認知症を正しく理解する|原因・症状・予防のすべて
2025/11/26
目次
認知症は、いまや特別な人だけの問題ではなくなりました。
医療・介護の現場だけでなく、
家族の中でも、社会全体でも、認知症と向き合う機会は確実に増えています。
日本は世界でも類を見ないスピードで高齢化が進んでおり、この流れは今後も続くと予測されています。
その一方で、認知症に関する情報は「治らない」「年齢のせい」「仕方がない」といったイメージのまま止まっていることも少なくありません。
実際には、脳の老化は比較的早い時期から始まり、症状が表れるはるか前から変化が進んでいます。
また、認知症には治療可能なものもあれば、生活習慣によって発症リスクを減らせる部分もあります。
つまり、認知症は“ある日突然起こる病気”ではなく、長い時間をかけて進行し、その間に予防や対策をとる余地が十分にある病気です。
そのため、正しい知識を持つことは、本人だけでなく家族や社会にとっても大きな意味を持ちます。
本記事では、
・認知症がなぜ増えているのか
・脳の老化はどこから始まるのか
・原因物質やメカニズムの最新理解
・治療できる認知症の存在
・社会の課題と予防の重要性
これらをできるだけ分かりやすく整理し、
専門的視点と一般的な読みやすさの両立を目指して解説していきます。
認知症を“恐れる対象”ではなく、“理解し対策できるもの”として捉え直す――
その第一歩として、ここから一緒に全体像を見ていきましょう。
脳の老化は、ある日突然始まるわけではありません。
外見の変化と同じように、
脳も少しずつ、気づかないうちに変化していきます。
加齢による変化に最も敏感なのは、
「物忘れ」や「集中のしづらさ」などの日常の小さな違和感ですが、
実際にはその背景で、脳の構造そのものにゆっくりとした変化が積み重なっています。
多くの研究で示されているのは、脳の老化は30代からすでに始まっているという事実です。
まだ若いと感じている年代でも、神経細胞の数や働きは徐々に変化していきます。
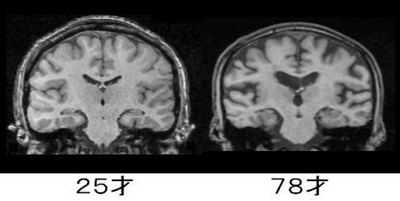
■ MRIから見える“脳の変化”
脳の老化を理解するときに参考になるのが、若年と高齢の脳を比較したMRI画像です。
例えば、25歳と78歳の脳を比べると、次のような違いが確認できます。
- 脳溝(しわ)が深くなり、隙間が広く見える
→ 神経細胞や結合の減少による体積変化の表れ。
- 脳室(脳の中心にある空洞)が大きくなる
→ 周囲の脳組織が萎縮すると、相対的に脳室が拡大して見える。
白質(神経細胞同士の連絡路)の変化は視覚的には分かりにくいものの、こちらも加齢の影響を受けます。
白質のつながりが弱くなると、情報処理のスピードが落ちたり、注意の転換がしにくくなったりすることがあります。
上の画像は、25歳と78歳の脳のMRI(冠状断)です。
健康長寿ネット(https://www.tyojyu.or.jp/net/kenkou-tyoju/rouka/nou-keitai.html)のものを使わせていただいています。
脳の重さをみても
・成人男性 1,300~1,400g
・成人女性 1,200~1,300g
なのですが、
90歳になると60歳のときよりも5~7%軽くなるということが分かっています。
■ 脳重量の変化も老化の一つの指標
脳の重さも加齢によりゆっくり減少します。
一般的には、
- 成人男性:1,300〜1,400g
- 成人女性:1,200〜1,300g
とされていますが、
90歳になると60歳のときより5〜7%程度軽くなるとされています。
この数字が示すのは、脳の萎縮が「自然な老化の一部」であるということです。
■ “物忘れ”と“認知症の入り口”の違い
加齢に伴う変化が認知症ではないことも、ここで明確にしておきたい点です。
- 年齢相応の物忘れ
→ 経験や名前を思い出すまでに時間がかかるが、後から思い出せる
- 認知症の初期変化
→ 経験そのものを忘れる、話の筋が分からなくなる、道順が分からなくなる
大切なのは、脳の老化そのものは自然なプロセスであり、
“老化=認知症”ではないということです。
ただし、老化のスタートが早いこと、
そしてその変化が長い期間をかけて進むことを理解しておくと、
後の「予防」や「早期対策」の話がより明確になります。
脳は変化し続けます。
そして、その変化を良い方向へ整える方法があることも、同時に知っておきたいポイントです。
認知症という言葉は広く知られていますが、
その実態は意外と誤解されたまま使われていることが多い言葉です。
まず押さえておきたいのは、
認知症は「病名」ではなく“状態”を指す言葉だということです。
頭痛が「病名」ではなく、さまざまな原因で起こる“症状”であるように、
認知症もまた複数の病気が引き起こす「日常生活に支障をきたした状態」を意味します。
■ 認知症の定義
厚生労働省や国際的ガイドラインでは、認知症を次のように定義しています。
「脳の病気などによって脳の神経細胞が減って、記憶・判断・理解などの認知機能が低下し、日常生活に支障をきたした状態」
つまり、
・記憶が弱くなる
・判断が難しくなる
・理解力が落ちる
といった変化が、その人の生活に影響を及ぼす段階になってはじめて「認知症」と診断されます。
「もの忘れが増えただけ」では認知症ではありません。
しかし、脳の老化が進み、日常の行動に影響が出るレベルに達すると“認知症の状態”として扱われます。
■ 認知症を引き起こす“原因疾患”はいくつもある
認知症は一つの病気ではなく、
その原因となる病気にはいろいろなものがあります。
代表的なものは次のとおりです。
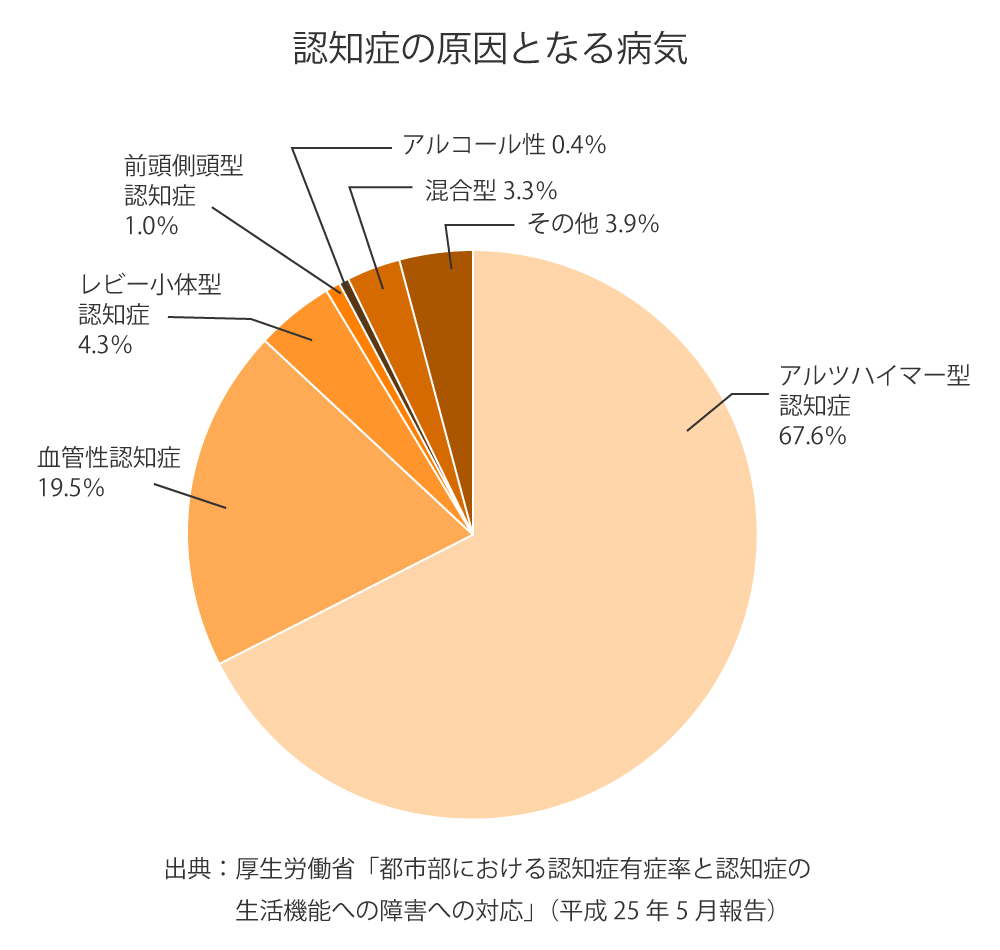
● アルツハイマー病
最も多いタイプで、全体の約6割前後を占めます。
脳にアミロイドβやタウたんぱく質が蓄積し、神経細胞が徐々に減少していきます。
● 血管性認知症
脳梗塞や脳出血の後遺症として起こるタイプ。
脳血管のトラブルによって神経細胞がダメージを受けます。
● レビー小体型認知症
注意力の波・幻視・姿勢の不安定さなどが特徴。
パーキンソン病に似た症状を併発することがあります。
● 前頭側頭型認知症(FTD)
比較的若い年代でも起こり、性格変化や行動の変化が早期から目立ちます。
● その他(正常圧水頭症、慢性硬膜下血腫、甲状腺機能低下症など)
治療が可能な認知症の原因も含まれます。
このように、認知症には複数の原因があり、それぞれ症状の出方も進行の速さも違います。
「認知症」とひとまとめにされるものの、実際には性質の異なる多くの疾患の集合体といえます。
■ 認知症の診断は“原因を見極める”ことが重要
先ほど触れたように、認知症という状態だけでは治療方針は決まりません。
大切なのは、
「その認知症を引き起こしている原因が何か」を特定すること。
治療可能な疾患が隠れていることもあるため、
初期の段階で医療機関を受診することには大きな意味があります。
認知症=進行していく病気、というイメージが強いですが、
すべてがそうとは限りません。
適切な検査で原因を突き止めることは、その後の対応を左右する大切なステップです。
■ “加齢による物忘れ”と“疾患による認知症”は区別される
日常で感じる「少し忘れやすくなった」は、加齢による自然な変化であり、誰にでも起こります。
しかし、
・約束したこと自体を忘れる
・同じ質問を繰り返す
・慣れた道で迷う
・家計管理や段取りが難しくなる
といった変化は、脳の病気が背景にある可能性があります。
加齢と認知症の違いを正しく理解することは、
必要なタイミングで医療につながるための大切なサインになります。
認知症は「一つの病気」ではなく、
脳のさまざまな疾患が結果として引き起こす“生活への影響”の総称。
この全体像を踏まえることで、次章の
「認知症がどのように起こるのか(原因物質・メカニズム)」
がより理解しやすくなります。
認知症は、脳のどのような変化によって起こるのでしょうか。
この章では、アルツハイマー病を中心に、現在もっとも研究が進んでいる「原因物質」や「神経細胞の変化」について整理していきます。
医学的な内容を含みますが、なるべくわかりやすく解説します。
■ 認知症の背後で起こっている“ゆっくりした変化”
認知症は突然始まるわけではありません。
実際には、症状が出るよりもはるか前から、脳の中で小さな変化が積み重なっています。
その中心的な役割を果たしていると考えられているのが、
- アミロイドβ(Aβ)
- タウたんぱく質
という2つの物質です。
これらが脳の中で“溜まる”ことで、神経細胞が障害されると考えられています。
■ アミロイドβとは? —— 発症の20〜30年前から蓄積が始まる
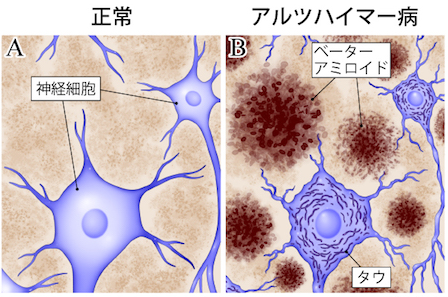
アミロイドβは、脳の神経細胞の外側にたまるたんぱく質です。
健康な脳でも日常的に作られていますが、
加齢や生活習慣、遺伝的要因などにより、排出のバランスが崩れると脳に蓄積しやすくなるとされています。
重要なのは次のポイントです。
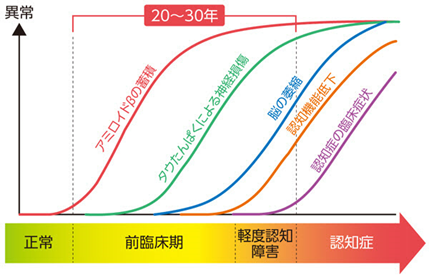
アミロイドβの蓄積は、症状が出る20〜30年前から始まる。
これは世界的に確立されつつある理解で、
“認知症は発症の前から長い時間をかけて準備されていく病気”ということを意味します。
症状が出るころには、すでに脳の中で相当量の蓄積が進んでいることが多く、
早期予防が大切とされる根拠にもなっています。
■ タウたんぱく質とは? ― 神経細胞の“内側”の異常
アミロイドβの蓄積が引き金になると、
次に起こるとされているのが タウたんぱく質の異常(凝集) です。
タウは本来、神経細胞の内部で構造を支える役割がありますが、
異常な形に変化すると“もつれ(タングル)”を作り、神経細胞を傷つけます。
● アミロイドβ:神経細胞の外側にたまる
● タウ:神経細胞の内側で凝集する
という違いがありますが、
両者は連動しながら神経細胞を障害すると考えられています。
■ 神経細胞が傷つくと、脳のネットワークが崩れる
脳は、無数の神経細胞がネットワークのようにつながり、情報をやり取りすることで働いています。
アミロイドβやタウが蓄積し神経細胞が死んでしまうと、
- 記憶
- 注意
- 判断
- 空間認識
- 実行機能(段取り・計画)
といった能力を支えるネットワークが崩れていきます。
このネットワーク障害が日常生活に影響する段階に達すると、認知症の症状として表れます。
■ “原因物質の蓄積”と“症状”の間には長い時間の差がある
研究の進展により、多くの専門家は次のように理解しています。
アミロイドβの蓄積は「始まり」
・タウの異常が「進行」
・神経細胞の障害が「症状」
ここで重要なのは、
症状は“最後にあらわれる現象”である
ということです。
症状がない段階でも、
脳の中ではすでに長い時間をかけて変化が進んでいる可能性があります。
だからこそ、
症状が出てから慌てて対応するのではなく、
症状が出る前の生活習慣や早期の受診・検査が大切になります。
■ 生活習慣が原因物質に影響する可能性
原因物質の蓄積は遺伝だけでなく、
- 睡眠
- 運動
- 食事
- 社会的活動
- 慢性的なストレス
といった生活要因も影響すると考えられています。
とくに睡眠は重要で、
睡眠中に脳の老廃物を排出する“グリンパティック・システム”という仕組みが働くことが知られています。
この仕組みがうまく働かないと、
アミロイドβが脳に残りやすくなると考えられています。
生活習慣と脳の老廃物排出は密接につながっており、
これも“今の生活が将来の認知症リスクに影響する”といわれる理由のひとつです。
認知症の発症には、
長い年月をかけた脳の変化が関わっています。
原因物質の蓄積は、症状が出るずっと前から静かに進行し、
その結果として神経細胞のネットワークが障害されるのが認知症の本質といえます。
このメカニズムを理解しておくと、
「治療可能な認知症」や「早期発見の意義」、
そして「予防へつながる生活習慣」の重要性がより明確に見えてきます。
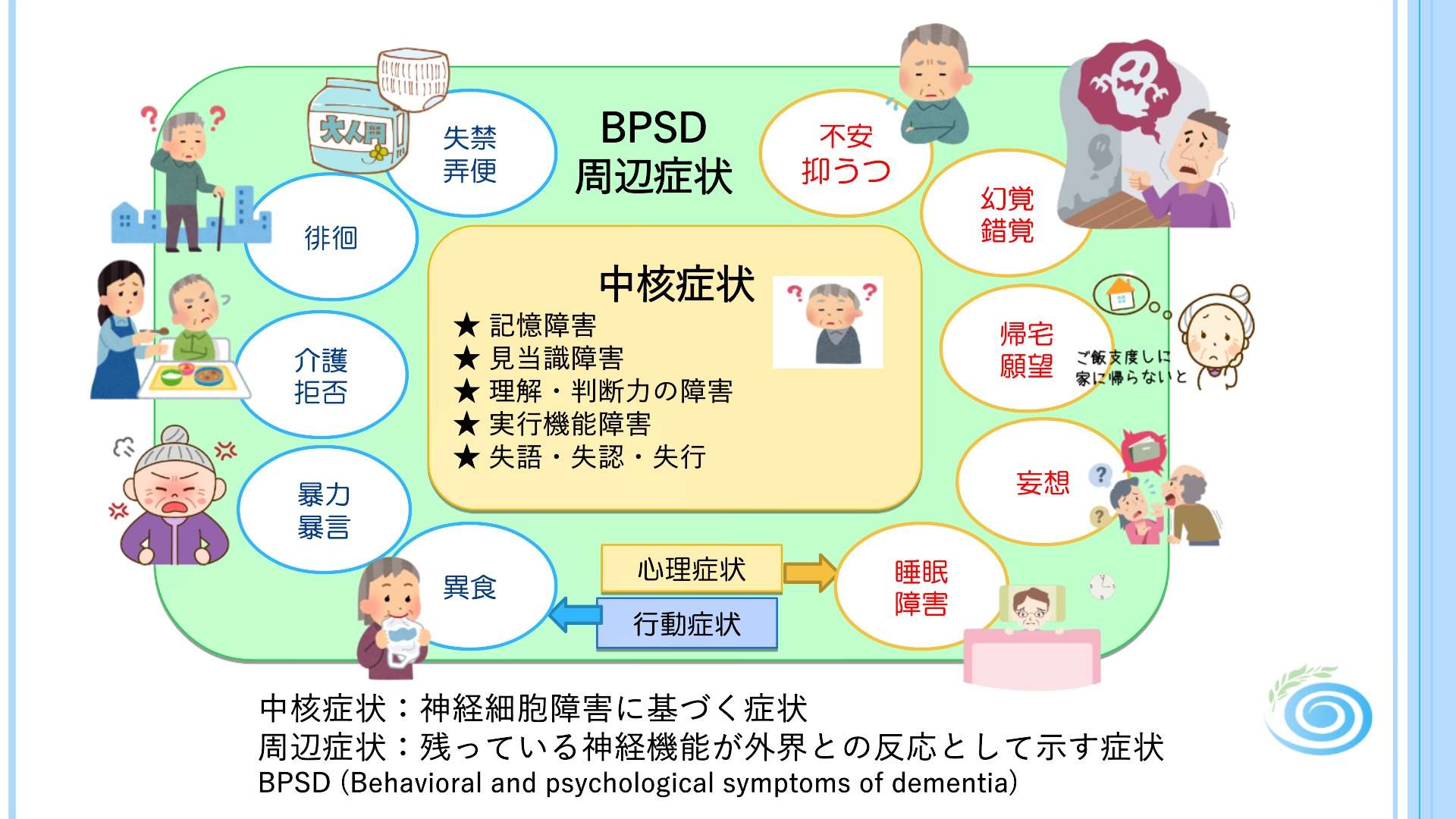
認知症の症状には、
大きく分けて 「中核症状」 と 「周辺症状(BPSD)」 の2つがあります。
この2つはしばしば混同されますが、
背景となるメカニズムが異なるため、区別して理解することが非常に重要です。
■ 中核症状:脳の神経細胞の障害によって起こる“本質的な症状”
中核症状は、認知症の原因となっている脳の病変(神経細胞の減少やネットワーク障害)によって直接生じる症状です。
どのタイプの認知症でも共通してみられる「核となる症状」で、以下のような能力の低下が起こります。
● 記憶障害
新しい出来事を覚えられない、同じ質問を繰り返す、約束を忘れるなど。
▶【物忘れと認知症による記憶障害の違いや記憶障害に対する対処法について説明しています】
● 見当識障害
今日が何日なのか、今いる場所はどこか、季節や時間帯の理解が難しくなる。
▶【見当識障害が起こる理由と家族のかかわり方について解説しています】
● 理解力・判断力の低下
説明を理解しづらい、状況に合った判断が難しい、段取りを組む力が低下する。
▶【判断力低下がもたらす日常への影響と家族のかかわり方について解説しています】
● 実行機能障害
家事や買い物、料理、金銭管理など、複数の行動を組み立てることが難しくなる。
▶[実行機能障害とは?記憶障害や判断力低下の違いと家族のかかわり方について]
● 失語・失行・失認
言葉が出てこない、手順が分からない、物の用途が分からない、見えていても認識できないなど。
▶【失語・失行・失認とは何か?どう対応したらよいのかを解説しています】
これらは“脳そのものの変化”によって生じるため、
周りの関わり方や環境の変化だけで大きく改善するものではありません。
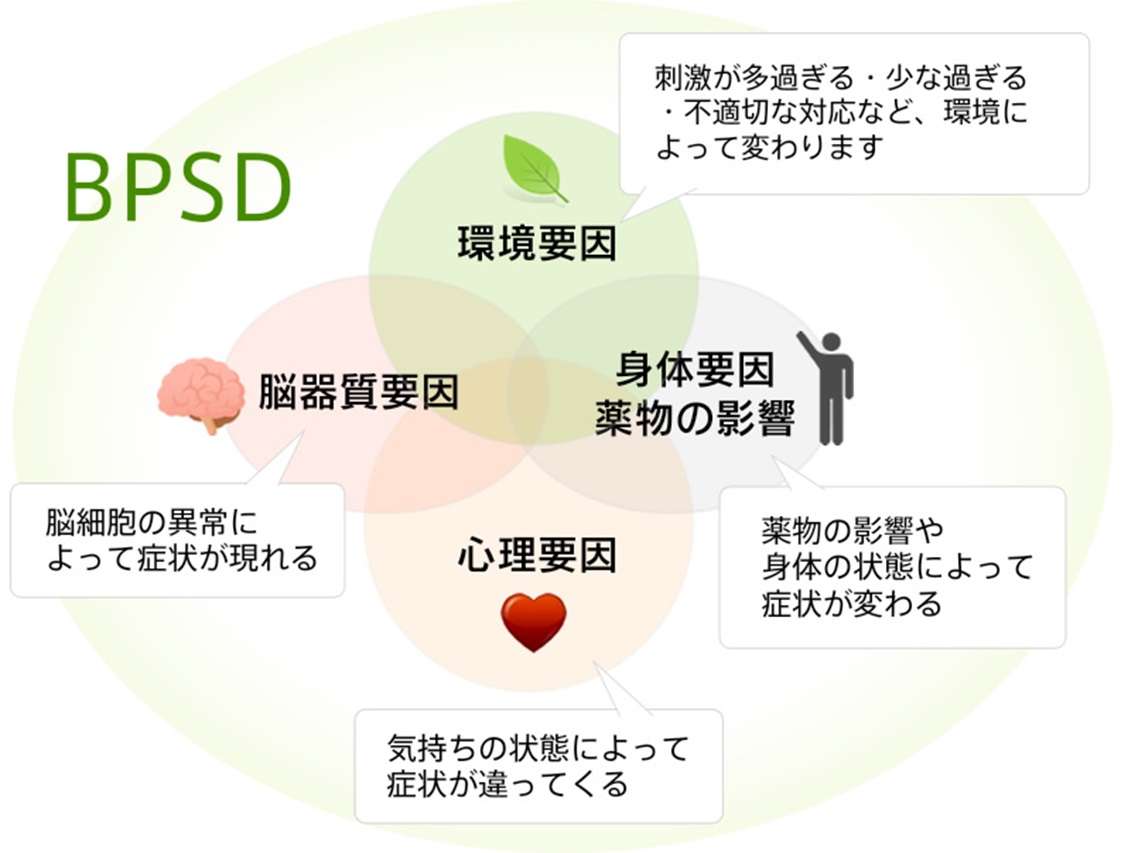
■ 周辺症状(BPSD):環境・心理・身体の要因が関わる“反応としての症状”
周辺症状(BPSD:Behavioral and Psychological Symptoms of Dementia)は、
認知症のある方の日常の中でみられる心理・行動の変化で、
神経細胞そのものの障害だけでは説明しきれない症状です。
国際老年精神医学会は、BPSDを次のように定義しています。
「知覚・思考・気分・行動の異常として現れる、認知症に伴う多様な症状」
つまり、周辺症状(BPSD)とは、
認知症による記憶障害などを背景に、
環境や関わり方、不安や混乱が引き金となって現れる症状ということです。
そのため、同じ認知症であっても、
生活環境や家族との関係性によって現れ方が大きく異なるのが特徴となってきます。
詳細はこちら
● 心理症状
不安
理由がうまく言葉にできないまま、
「落ち着かない」「何かおかしい」という感覚が続く状態です。
認知症の周辺症状の土台となることが多い感情でもあります。
抑うつ気分
意欲が低下し、表情が乏しくなったり、
「自分は役に立たない」といった言葉が増えることがあります。
環境の変化や喪失体験が影響することも少なくありません。
抑うつ気分は「つらさ」や「悲しさ」が前に出やすいのに対し、
アパシーでは“自分から始まらない”“反応が乏しい”ことが目立つことがあります。
アパシー(自発性の低下)
何もしたがらない、声をかけても反応が薄い、好きだったことにも関心を示さない――
そうした変化は、認知症でみられるアパシー(自発性の低下)かもしれません。
アパシーは、「やる気がない」「怠けている」ということではなく、
自分から動き出す力や、興味・関心を向ける力が低下した状態です。
本人はその状態を強い苦痛として訴えないことも多いため、
周囲からは「何も考えていない」「無関心」と見えやすいのが特徴です。
妄想(物を盗られたと思い込む など)
記憶の抜け落ちを納得できる形で埋めようとする脳の働きから生じることがあります。
責められているように感じる場面ですが、本人にとっては“現実”です。
帰宅願望(家に帰らなければという強い思い)
「家に帰りたい」という訴えは、
場所の問題ではなく、安心できる場所を求める不安のサインであることが多い症状です。
睡眠障害(昼夜逆転)
体内時計の乱れや日中活動量の低下、不安などが重なり、
夜間に覚醒し、昼間に眠ってしまう状態です。
夕方以降に不安や混乱が強まることもあります。
暴言・暴力
強い不安や恐怖、意思疎通の難しさが限界に達したときに、
行動として表に出ることがあります。
本人の性格そのものが変わったわけではありません。
■ BPSDは“本人のSOS”として理解されることが多い
周辺症状は、一見すると「困った行動」に見えますが、
その背景にはさまざまな要因が絡み合っています。
・身体の不調(痛み、便秘、脱水など)
・環境の変化(引っ越し、入院、音や光の刺激)
・不安や恐怖
・薬の影響
・コミュニケーションの行き違い
・生活リズムの乱れ
・孤独やストレス
このように、BPSDは“脳の障害+周囲の環境・関係性”によって生じると考えられています。
そのため、介護の現場では
- 環境調整
- 生活リズムの見直し
- 本人の不快感の軽減
- 関わり方の工夫
によって、症状が大きく改善することも少なくありません。
■ 家族や介護者に負担が大きいのはなぜか?
中核症状は比較的ゆっくり進行しますが、
周辺症状は突然強く現れたり、短期間で変動したりすることがあります。
この「予測しにくさ」と「生活全体への影響の大きさ」が、
家族や介護者の負担を増やす要因の一つです。
また、BPSDは“本人の意思”というよりも、
環境にうまく適応できないときの“心と身体の反応”であることも理解しておきたいポイントです。
■ 中核症状と周辺症状の違いを理解する意義
中核症状は病気の本体であり、
周辺症状は生活との相互作用の中で生じる反応——。
この違いを理解しておくと、
- なぜ症状が起こるのか
- どのように関わればよいのか
- どこまで医療で対応でき、何が環境調整で改善できるのか
といった視点が明確になります。
認知症のケアや予防のためには、
“脳の変化そのもの”と“周囲の環境や心の反応”を分けて捉えることが重要です。
認知症という言葉には、
「いったん始まると治らない」というイメージが強くあります。
そのためか、認知症の初期の段階で病院を受診されるという方は意外と少ないのです。
病院を受診されるときには、かなり症状が進行しているというケースもよくみかけます。
実際、「どうせ治らないんだから、わざわざ受診しなくても。。。」
という言葉を聞いたこともあります。
もちろん、アルツハイマー病など進行性の認知症が多いことは事実ですが、すべてが治らないわけではありません。
なかには、原因を正しく見つけて治療を行うことで改善が期待できるタイプの認知症もあります。
そのため、早めの受診が非常に大きな意味を持ちます。
■ 治療可能な認知症の代表例
● 正常圧水頭症(NPH)
脳脊髄液が脳室にたまり、脳を圧迫する状態です。
「歩行がふらつく」「物忘れ」「尿もれ」の3つが特徴で、シャント手術によって症状が改善することがあります。
● ビタミンB1欠乏症(ウェルニッケ脳症)
アルコール多飲や偏食、栄養吸収の障害などが原因で起こります。
意識障害、記憶障害、ふらつきなどが見られますが、早期にビタミンB1を投与すると改善することが多い疾患です。
● 甲状腺機能低下症
体の代謝全般が低下し、無気力・抑うつ・物忘れなどが目立ちます。
甲状腺ホルモンの補充で回復が期待できます。
● 薬剤誘発性認知症
高齢者では複数の薬を飲んでいることが多く、
特に“抗コリン作用”を持つ薬は認知機能に影響することが知られています。
睡眠薬、抗ヒスタミン薬、消化器の薬、頻尿治療薬など、
身近な薬が原因になることもあるため、薬の見直しはとても重要です。
■ なぜ見逃されることが多いのか?
治療できる認知症があるにもかかわらず、
初期に受診につながりにくい理由として次の点が挙げられます。
● 老化による物忘れと区別がつきにくい
家族も本人も、「年齢のせい」と思い込みやすい。
● 徐々に進むため気づきにくい
急激な変化ではなく、ゆっくり進行するため見逃されがち。
● “治らない”というイメージが根強い
「受診しても意味がないのでは」と考えてしまう。
● 本人の抵抗感
認知症を疑われることそのものを避けたい気持ちが働く。
● 周囲の気づきが遅れる生活環境
一人暮らし、別居家族の場合、変化が共有されにくい。
こうした背景が重なると、
治療のチャンスを逃してしまう可能性があります。
■ 正しい診断のために必要なこと
認知症を疑ったら“まずどこへ行けばよいのか”というのは、患者さんや家族にとって大きな疑問です。
専門的な診断には次の要素が必要です。
● 医師による問診・診察
生活の中での変化、症状の経過を丁寧に確認します。
● 認知機能検査
記憶や注意、判断力などを評価します。
● 画像検査(CT・MRI)
脳萎縮、血管の状態、水頭症、硬膜下血腫などを確認するために必須です。
特に、正常圧水頭症や慢性硬膜下血腫は画像で分かることが多く、診断・治療の分岐点になります。
神奈川県では、県のホームページに認知症の診療を行う医療機関名簿というものを載せています。
https://www.pref.kanagawa.jp/docs/u6s/cnt/f6401/p454893.html
認知症の原因疾患の診断がついていない場合は、
この中で、鑑別診断を行っている医療機関への受診をお勧めします。
最低でも画像診断が行えるところがよいかと思います。
■ “薬”を正しく理解することの重要性
薬剤性認知症が話題になると、ときに“薬は危険”という誤解につながることがあります。
しかし、医師が処方する薬は、必要があって選ばれたものです。
大切なのは、
- 自分がどの薬を飲んでいるかを把握する
- 何年も同じ薬を飲み続けている場合は、定期的に見直す
- 新しい薬を飲み始めたあとに変化があれば医師に相談する
という 適切な管理 です。
薬の調整で認知機能が改善するケースも少なくありません。
■ 早期に気づくことは、人生の選択肢を広げる
治療可能な認知症を見逃さないことはもちろん重要ですが、
アルツハイマー病などの進行性認知症であっても、早期発見には大きな意義があります。
- 生活改善に取り組む時間が確保できる
- 進行を遅らせる薬の効果が出やすい
- 本人・家族が将来の準備をしやすい
- 社会的支援の利用がスムーズになる
- BPSDを予防しやすい
“早く気づくほど、できることが増える”のはすべての認知症に共通する特徴です。
治療可能な認知症があるという事実は、
認知症を「ただ恐れるもの」ではなく、
「向き合えば改善が期待できるもの」として捉える視点を与えてくれます。
次の章では、
認知症の背景にある社会的課題と、なぜ予防が急務なのかについて整理していきます。
日本が直面している高齢化のスピードは、世界でも類を見ないものです。
長寿国として誇るべき成果である一方で、
医療・介護の負担、支える側の人口減少など、社会全体に大きな影響を与えています。
認知症予防が「個人の健康の問題」を超えて、社会的な課題として語られるのはこのためです。
■ 平均寿命・健康寿命は世界トップだが、“差”が課題として残る
WHO(世界保健機関)の統計によると、日本人の平均寿命は世界トップレベルです。
- 平均寿命:84.3歳(男性 81.5歳、女性 86.9歳)
- 健康寿命:74.1歳(男性 72.6歳、女性 75.5歳)
健康寿命とは、「日常生活に制限なく過ごせる期間」のことを指します。
平均寿命と健康寿命の差は、およそ 10年前後。
つまり多くの人が、後半の約10年間を“何らかの支援が必要な状態”で過ごしていることになります。
この差をいかに縮めるかが、社会全体の重要な目標となっています。
■ 2025年、そして2040年へ —— 高齢者割合はますます増えていく
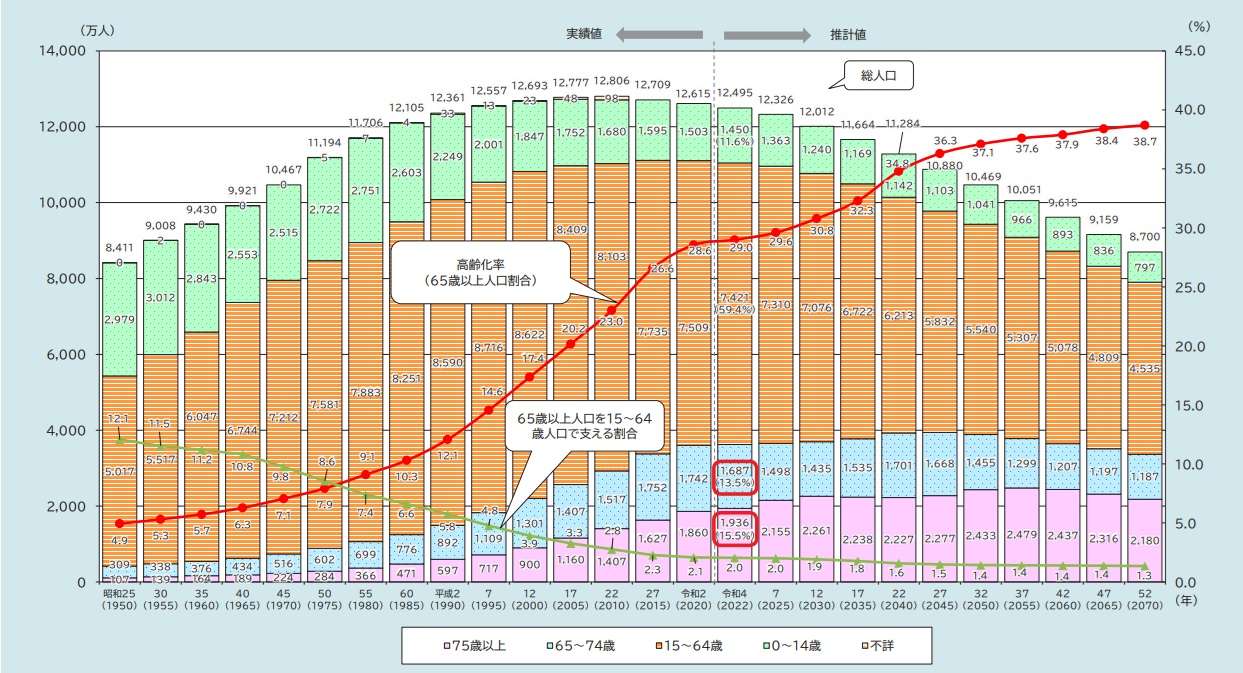
総務省のデータでは、2025年には65歳以上の高齢者が人口の約29.6%を占めると推計されています。
その後も高齢化は続き、生産年齢人口(15〜64歳)は加速度的に減少します。
つまり、
支える人が減り、支えられる人が増える構造が続く
ということです。
この人口構造の変化によって、医療・介護の現場はより多くの負担を抱えることになり、
認知症対策は“早めに取り組まなければ追い付かない課題”になってきています。
■ 認知症の社会的コストは増え続けている
認知症は個人や家族の負担だけでなく、社会全体のコストにも大きく影響しています。
- 2014年:14.5兆円
- 2020年:17.4兆円
医療費・介護費に加え、
家族が介護にかかる時間的・精神的負担(インフォーマルケア)や、
就労・生産性の低下なども含めると非常に大きな規模になります。
さらに、高齢者同士の介護(老々介護)、介護離職、認知症の行方不明問題など、
社会全体が向き合わなければならない課題は年々増加しています。
■ なぜ認知症が“優先課題”として重視されるのか?
高齢期にはさまざまな病気が増えますが、認知症が特に重視されるのには理由があります。
● ① 発症率が高い
高齢になるほど認知症のリスクは上昇し、
いまや65歳以上の約5人に1人が認知症、またはその前段階(MCI)とされています。
● ② 罹病期間が長い
認知症は進行がゆっくりで、数年〜10年以上続くことが多く、介護期間も長期にわたります。
● ③ 家族・介護者の負担が大きい
周辺症状(BPSD)が現れると、生活全体に影響が出ることが多く、
介護の負担は身体的・精神的な面で非常に大きくなります。
● ④ 社会支援が必要になる場面が多い
医療・介護保険サービス、地域包括ケアなど、多方面での支援が欠かせません。
これらの要因が重なるため、
認知症は“個人だけの問題ではない”という認識が広がっています。
■ 予防が重要になる理由 —— 症状が出る前の“長い時間差”
第3章で触れたように、認知症の原因物質(アミロイドβなど)は、
症状が現れる20〜30年前から蓄積が始まっています。
つまり、症状が出た段階では、
すでに脳の中では長い時間をかけた変化が進んでいる可能性があります。
この“時間差”こそが、予防が重要とされる最大の理由です。
今の生活を整えることが、20年後・30年後の本人の健康状態を左右する。
この視点は、近年の認知症研究が示している非常に大切なポイントです。
■ 予防に取り組むことは、社会への投資でもある
認知症予防は、個人の生活の質を守るだけでなく、
- 介護負担
- 医療費
- 離職
- 生活の困難さ
- 社会的支援の増加
といった多くの社会的課題を軽減する可能性があります。
高齢化社会において、
「健康で過ごせる期間を伸ばす」ことは、社会保障の持続性にも直結する重要なテーマです。
認知症は、個人の問題であると同時に、社会全体で取り組むべき課題でもあります。
人口構造や医療費の現状を見ると、
予防・早期発見・生活改善は、いまの日本にとって必要不可欠な対策といえます。
次の章では、
こうした背景を踏まえて、今日からできる予防のヒントを具体的に整理していきます。
認知症は「高齢になってから考えるもの」というイメージがありますが、
脳は30代からゆっくり変化し、
アルツハイマー病の原因物質は20〜30年前から蓄積が始まることが知られています。
つまり、予防に早すぎることはありません。
ここでは、研究に基づいて“効果が期待される生活習慣”を整理します。
■ ① 体を動かす習慣をつくる
運動は、認知症予防効果がもっとも広く支持されているアプローチの一つです。
● 有酸素運動は脳の血流を増やす
ウォーキングや軽いジョギングなどの有酸素運動は、前頭前野や海馬の血流を高め、
脳の可塑性(柔軟性)をサポートすることがわかっています。
● 1日30分の歩行でも十分
長時間の激しい運動は必要ありません。
「少し速歩きで20〜30分」を週数回。
これだけでも脳への良い影響が報告されています。
● 継続が最大の“投資”
運動習慣は、認知症だけでなく、心血管疾患・糖尿病・うつ・睡眠など、
多くの健康領域でメリットがあります。
■ ② 食事を整えて、脳の炎症を抑える
脳の健康は、腸内環境や血管の状態と密接に関わります。
地中海食(野菜・果物・魚・オリーブオイルなど)が認知症リスクを下げる可能性が指摘されています。
● 魚・オリーブオイル・ナッツ類
DHA・EPAは脳の細胞膜に作用し、炎症を抑える働きが期待されます。
● 野菜・果物・全粒穀物
抗酸化作用のある栄養素は、脳の老化に関わる酸化ストレスを軽減します。
● 過度な糖質・加工食品は控えめに
血糖値の乱れは血管を傷つけ、長期的に脳の萎縮との関連も示唆されています。
特別な食事法よりも、
「少しずつバランス良く」が長続きのコツです。
■ ③ しっかり睡眠をとり、脳の“掃除時間”を確保する
睡眠は、脳にとってのメンテナンスの時間です。
● 睡眠中に脳の老廃物が排出される
グリンパティックシステムという仕組みによって、
アミロイドβなどの老廃物が睡眠中に効率よく流れ出すと考えられています。
● 睡眠不足はアミロイドβの蓄積に関連
慢性的な睡眠不足が認知症リスクを上げる可能性が、複数の研究から指摘されています。
● 質を整える小さな工夫
- 寝る前のスマホは控える
- 就寝・起床時刻を一定にする
- 寝室の光と温度を整える
これだけでも睡眠の質は大きく変わります。
■ ④ ストレスを溜めない脳の使い方を身につける
強いストレス状態が続くと、脳の可塑性に影響したり、海馬の萎縮が報告された研究もあります。
● 深呼吸・瞑想・マインドフルネス
前頭前野の働きを整え、ストレス反応を調整するとされます。
● 人との交流は“大きな防波堤”
会話や笑いは、脳の前頭前野を刺激し、うつや孤立を防ぐ重要な要素です。
● 休息の質を上げる
“何もしない時間”を意識的につくることは、脳の回復にはむしろ必要です。
■ ⑤ 脳に良い刺激を続ける
脳は年齢を問わず、刺激によって新しいつながりをつくることができます。
● 新しい学びに挑戦
語学、楽器、資格取得、読書など、「新しい刺激」は脳に良い影響を与えます。
● 手を使う活動
料理、園芸、手芸、書く習慣などは、複数の脳領域が同時に働くため効果的です。
● ゲームやパズルも選択肢
目的は“楽しみながら続けられること”。
難しすぎず、ややチャレンジ要素のある活動が理想です。
■ ⑥ 血管を守ることはそのまま脳を守ること
脳血管性認知症の予防というだけでなく、
血管の健康状態はアルツハイマー病の進行にも影響します。
- 高血圧
- 糖尿病
- 脂質異常症
- 喫煙
- 運動不足
これらの改善は、認知症予防に直結します。
■ 予防は「全部やる必要はない」。できるものから、長く続ける
認知症予防というと、
「運動も食事も睡眠も…全部完璧に」と考えがちですが、
大切なのは “できることを、できる範囲で、長く続ける” という姿勢です。
1つの習慣でも、脳への良い影響は少しずつ積み重なります。
今日の小さな選択が、
10年後・20年後の脳の健康を守る大きな土台になります。
認知症は、いまや特別な病気ではなく、
日本社会全体が向き合うべき大きなテーマになっています。
その一方で、
「認知症=避けられないもの」
「始まったら終わり」
といったイメージが広がりすぎているのも現状です。
本記事で見てきたように、認知症にはさまざまな原因があり、
症状の現れ方も、人によって、またタイプによって大きく異なります。
- 脳の老化は30代から始まる
- 原因物質は20〜30年前から蓄積する
- 一方で、治療可能な認知症も存在する
- 周辺症状(BPSD)は環境や関わり方で改善することが多い
- 予防は、日々の小さな習慣の積み重ねで十分に可能
認知症を“ひとつの病気”として単純化するのではなく、
脳の変化として冷静に理解することが、最初のステップといえます。
■ 認知症予防は、誰にでもできる「未来への準備」
認知症を予防することは、
「将来の不安をなくすための努力」ではなく、
“これからの人生をより良く生きるための習慣づくり” と捉えることができます。
運動、睡眠、食事、ストレスケア、人とのつながり。
これらはどれも、健康寿命を伸ばすだけでなく、
毎日の生活を豊かにする要素そのものです。
今日の選択が、10年後・20年後の脳をつくる——。
その積み重ねが、認知症の予防につながっていきます。
■ 正しく知ることが、最も大きな“力”になる
認知症は、早期に気づけば選択肢が広がる病気です。
- 症状が出る前にできる生活改善
- 進行を遅らせる治療の開始
- 家族が準備を整える時間
- 社会資源の活用
- 治療可能なタイプの早期発見
“知らないまま時間が過ぎる”ことが、もっとも大きな機会損失につながります。
正しい理解こそ、本人・家族・社会にとっての最大の支えです。
■ 認知症とともに生きる社会へ
日本は世界でもトップレベルの長寿国となり、
これからも高齢者の割合は増えていきます。
その中で認知症は、珍しい病気ではなく、
“誰かが必ず関わる可能性のある身近なテーマ”です。
認知症を恐れるだけではなく、
正しく知り、できることを続け、備えていくこと。
それが、個人の安心、家族の支え、地域のつながり、
そして社会全体の持続可能性へとつながっていきます。
🔍 さらに深めたいあなたへ|関連記事
💌 脳と心を整える “50代の知恵袋” をお届けします
老けない脳のつくり方、ストレスに負けない心の整え方、毎日を気持ちよく過ごすセルフケア…。
ブログでは書ききれない“深い内容”を、メルマガで限定配信中です。
● ダウンロード特典(脳活ワーク・季節のチェックリスト など)
● 最新の脳医学 × 心の健康コラム
● 50代女性のための季節のセルフケア術
を無料で受け取れます。